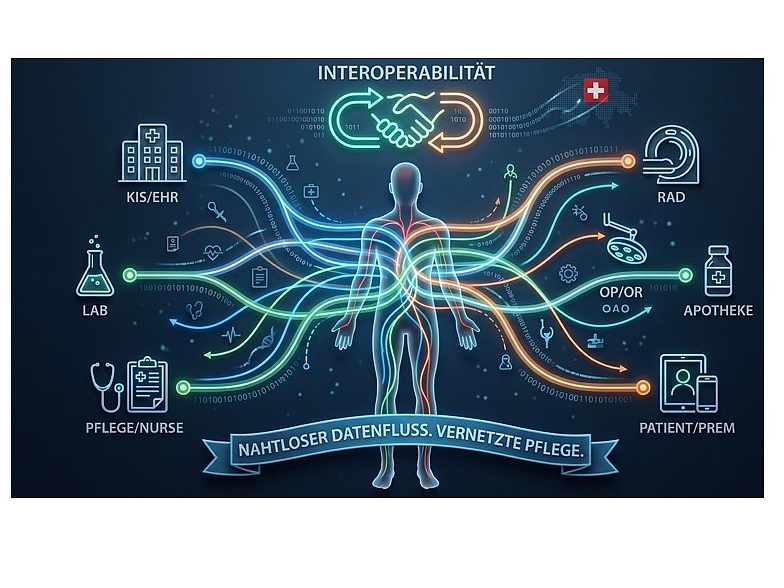
Ein Dauerbrenner der DMEA ist der Datenaustausch nach internationalen Standards. Während KI-Anwendungen die Schlagzeilen beherrschen (siehe vorhergehenden Artikel), wissen ITVerantwortlichein Spitälern und Heimen, dass Interoperabilität das eigentliche Fundament ist. Ohne einen nahtlosen Datenfluss bleiben moderne KI-Tools wirkungslos. Die DMEA 2026 hat verdeutlicht, dass die Ära der geschlossenen Proprietär-Systeme, der sogenannten Datensilos, endgültig zu Ende geht. Für die Schweiz ist dies vor dem Hintergrund der dringenden EPDWeiterentwicklung (Elektronisches Patientendossier) hochgradig relevant, um die Patientensicherheit zu erhöhen und Doppelspurigkeiten zu vermeiden.
FHIR als universelle Sprache des Datenaustauschs
Auf der Messe war der Standard HL7 FHIR (Fast Healthcare Interoperability Resources) das Mass aller Dinge. FHIR ist nicht länger nur ein Thema für IT-Architekten, sondern wird zunehmend zum Standard für die Integration von Apps und Drittsystemen in die klinische Infrastruktur. FHIR ermöglicht es, spezifische medizinische Datenressourcen (wie Medikationspläne, Diagnosen oder Laborbefunde) maschinenlesbar und modular auszutauschen. Dies ist der entscheidende
Unterschied zu den bisherigen Standards, die oft nur den Austausch von starren Dokumenten (wie PDFs) erlaubten. Für das Schweizer EPD bedeutet die konsequente FHIR-Strategie der Anbieter, dass die Vision eines «lebendigen», strukturierten Datensatzes technisch greifbar wird.
Plattformstrategien lösen monolithische Systeme ab
Ein prominenter Trend in Berlin war der Wandel weg von monolithischen KIS-Systemen (Klinikinformationssysteme) hin zu offenen Plattformarchitekturen. Institutionen wollen nicht mehr von einem einzigen Anbieter abhängig sein (Vendor Lock-in), sondern die besten spezialisierten Anwendungen in ihre bestehende Infrastruktur integrieren. Unternehmen wie Dedalus demonstrierten dies mit ihrer modularen Lösung, die offen für Apps von Drittanbietern ist. IT-Entscheidungsträger in Schweizer Spitälern können so Innovationen agiler umsetzen, ohne das Kernsystem wechseln zu müssen.
Auch Intersystems zeigte mit ihrer Plattform, wie Spitäler und Heime ein robustes, interoperables Datenfundament schaffen können. Diese Systeme fungieren als «Schnittstellen-Übersetzer», die Daten aus heterogenen Quellsystemen vom ERP über die Pflegekurve bis zum RIS harmonisieren und für übergeordnete Anwendungen (wie KI oder das EPD) verfügbar machen. Für Schweizer Grosszentren ist dies ein entscheidender Hebel, um die Effizienz zu steigern, ohne das Personal zusätzlich zu belasten.
Sektorenübergreifende Vernetzung: Brücke zwischen Spital, Hausarzt und Heim
Ein weiterer Fokus lag auf der Zusammenführung von stationärem und ambulantem Sektor. Anbieter wie Compugroup Medical (CGM) präsentierten Lösungen, die die Sektorengrenzen durchlässiger machen. Ihr Fokus liegt auf der sicheren Übermitt lung von strukturierten Entlassbriefen, Medikationsplänen und Überweisungsinformationen. Für die Schweiz, wo Informationsverluste an den Schnitt stellen zwischen Akutspital, Hausarzt und Langzeitpfl ege oft zu Komplikationen führen, bietet dies ein enormes Potenzial zur Qualitätssteigerung. Wenn der Hausarzt oder die Pfl egefachperson im Heim sofortigen Zugriff auf die aktuelle Medikamentenliste des Spitals hat, sinkt das Risiko für Medikationsfehler drastisch.
Besonders spannend für die Schweizer Delegation war zudem der Blick auf nationale Infrastrukturprojekte. Unternehmen wie Telekom Healthcare Solutions zeigten, wie eine sichere, skalierbare Cloud-Infrastruktur für Gesundheitsdaten betrieben werden kann. Für die EPD-Gemeinschaften in der Schweiz bietet dies wertvolle Anhaltspunkte, wie man die Skalierbarkeit und Benutzerfreundlichkeit der nationalen Platt form verbessern kann. Die Messe hat verdeutlicht, dass die technische Basis für ein vernetztes Schweizer Gesundheitswesen vorhanden ist – es bedarf nun der konsequenten Umsetzung der Standards durch alle Beteiligten. Die DMEA 2026 hat klargemacht: Vernetzung ist kein Selbstzweck, sondern die notwendige Voraussetzung für eine moderne, qualitativ hochstehende und effi ziente Gesundheitsversorgung in der Schweiz.
Praxis-Check:
Ist Ihre IT-Infrastruktur interoperabel?
Die DMEA 2026 hat gezeigt, dass geschlossene Systeme ein Auslaufmodell sind. Um Ihre Institution fi t für das EPD 2.0 zu machen, sollten Sie folgende Punkte prüfen:
1. FHIR-Sprechfähigkeit Verfügt Ihr KIS oder Pfl egesystem über native HL7- FHIR-Schnitt stellen, um strukturierte Daten (nicht nur PDFs) mit Dritt anbietern auszutauschen?
2. Platt form-Off enheit Setzt Ihr Anbieter auf eine off ene API-Strategie? Können Sie Nischen-Apps (z. B. für KI oder Sensorik) ohne horrende Integrationskosten anbinden?
3. Integrationsmotoren Nutzen Sie Systeme (z. B.von Intersystems), um Daten aus heterogenen Quellen (Labor, Radiologie, Pflege) auf einen gemeinsamen Nenner zu bringen?
4. Semantische Codierung Werden Daten nach internationalen Nomenklaturen (Snomed CT, Loinc) codiert? Nur so verstehen andere Systeme den Inhalt.
5. EPD-Automatisierung Sind Prozesse so digitalisiert, dass Patientendaten strukturiert und ohnemanuelle Mehrarbeit in die EPD-Primärsysteme fliessen?